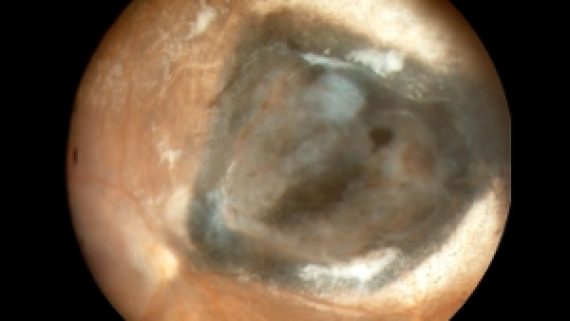
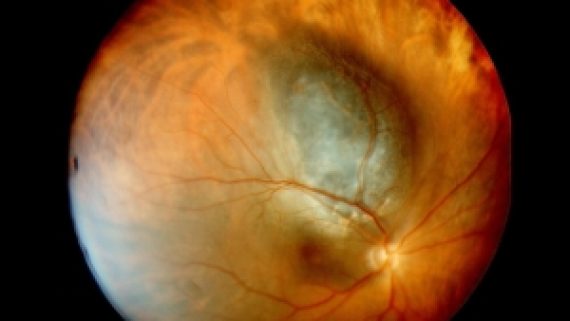
L’oftalmoscopia binoculare indiretta consente di apprezzare le caratteristiche del tumore, la presenza di alterazioni a carico delle strutture adiacenti eventualmente associate e consente allo specialista particolarmente addestrato ed esperto in oncologia oculare di giungere alla diagnosi di malignità nel 95% dei casi. È tuttavia, necessario, eseguire in ogni caso un’ecografia oculare con tecnica A-B scan, al fine di determinare la natura del tumore, definirne le esatte dimensioni, valutarne il trattamento più appropriato. La fluorangiografia, al contrario, non fornisce dati dirimenti ai fini diagnostici, anche se resta essenziale nella diagnosi differenziale con l’emorragia sottoretinica e, insieme, con l’angiografia al verde di indocianina, può fornire utili indicazioni per differenziare il melanoma amelanotico da lesioni benigne ad alta vascolarizzazione (come l’emangioma della coroide). Il nevo della coroide, l’ipertrofia dell’EPR, le emorragie sottoretiniche, le metastasi coroideali, l’emangioma, l’osteoma ed il melanocitoma della coroide sono le condizioni di più frequente riscontro che devono essere differenziate dal melanoma coroideale. A tal fine è sufficiente eseguire un esame clinico, ecografico ed, eventualmente, angiografico.
Qual è la terapia? Oggi un trattamento di tipo conservativo è indicato nella maggior parte dei melanomi: in genere non è necessario asportare chirurgicamente l’occhio. I piccoli melanomi pigmentati possono essere trattati con la termoterapia transpupillare (TTT), metodica di recente introduzione che – attraverso un laser a diodi – determina un aumento di temperatura entro il tumore, provocandone la morte (necrosi non coagulativa). Questa tecnica può essere impiegata anche per melanomi di maggiori dimensioni o localizzati in sede juxtapapillare qualora venga associata alla radioterapia con placche episclerali (terapia sandwich). La radioterapia con placche radioattive (brachiterapia) rappresenta attualmente il trattamento radiante più diffusamente utilizzato. La placca, precedentemente caricata con iodio 125 o rutenio 106, viene messa a contatto col bulbo oculare: le sue emissioni possono ‘uccidere’ il tumore (viene suturata alla sclera in corrispondenza della base del tumore e lasciata in sede per il tempo necessario all’emissione della dose richiesta, in genere 4-7 giorni).
Cosa si può fare con questa tecnica?
a) Possono essere trattati i melanomi ovunque localizzati e di spessore non superiore ai 9 mm per lo iodio ed ai 5 mm per il rutenio (che salgono a 12,5 mm e 8,5 mm rispettivamente se associate a termoterapia).
b) Esiste una tecnica di radioterapia ancora più potente, che sfrutta protoni accelerati per colpire le cellule tumorali: fa effetto fino a 14 mm di profondità (clicca qui per approfondire l’adroterapia). Tale metodica, pertanto, risulta particolarmente indicata in pazienti monocoli con tumori di spessore superiore a quello consentito per il trattamento con brachiterapia o con terapia sandwich.
c) La resezione chirurgica del melanoma della coroide tramite resezione transclerale, infine, può essere impiegata per tumori di qualsiasi spessore con un diametro basale inferiore ai 15 mm, il cui margine posteriore disti almeno 4 mm dalla fovea e 3 mm dal disco ottico.
Anche nei casi in cui le dimensioni della lesione, l’estensione extrasclerale, l’associazione a glaucoma secondario impongano un intervento demolitivo (enucleazione del bulbo oculare), le tecniche operatorie e i materiali oggi disponibili consentono di ripristinare un aspetto estetico assolutamente soddisfacente, con evidente beneficio psicologico. Un’adeguata programmazione dei controlli oftalmoscopici ed ecografici dopo il trattamento, con cadenza semestrale nei primi cinque anni e annuale nel periodo successivo, è parte integrante del programma terapeutico.
Noi dello studio Rapisarda Oculisti ci occupiamo di effettuare tutti gli esami per prevenire o per curare patologie come il Melanoma. Contattaci per una visita.
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita
Cos’è il melanoma?
Il melanoma della coroide rappresenta il tumore maligno primitivo intraoculare più frequente nell’adulto, con un’incidenza pari a 6 casi su un milione di abitanti.
A cosa è dovuto?
L’origine della neoplasia è dovuta a molti fattori: è necessaria l’interazione di fattori genetici ed ambientali perché si sviluppi. Sebbene non siano ancora ben conosciuti i fattori di rischio, è evidente una predisposizione della razza caucasica e un’età compresa tra i 50 e i 60 anni.
Quando insorgono?
I melanomi insorgono nella maggioranza dei casi ex novo, mentre in una ridotta percentuale di casi si sviluppano a partire da un neo. Alcuni nei presentano un alto rischio di trasformazione maligna; di conseguenza richiedono un’accurata osservazione clinica ed ecografie a brevi intervalli di tempo. I nei che mostrano una trasformazione maligna presentano una capacità di crescita evidenziabile con l’esame oftalmoscopico e con un’ecografia oculare, che consente anche di valutarne le dimensioni.
Che sintomi dà?
Il melanoma della coroide (tessuto vascolare posto tra la retina e la sclera) si sviluppa generalmente senza sintomi specifici; tuttavia, qualora esso sia localizzato nella fovea (zona centrale della retina) o parafoveale (in prossimità del centro retinico) può determinare una riduzione dell’acuità visiva. Altri sintomi riferiti dai pazienti sono i fosfeni – lampi di luce a volte colorati – o i deficit del campo visivo, che possono essere attribuiti a un distacco di retina.
Come si diagnostica?
Oggi il melanoma coroideale può essere diagnosticato con una precisione del 99,7% grazie alla notevole esperienza clinica che caratterizza i Centri di Oncologia Oculare – tra cui il Centro del Policlinico A. Gemelli oppure la Clinica Oculistica di Catania – e alle moderne tecniche diagnostiche. L’esame oftalmoscopico indiretto e l’ecografia oculare sono le tecniche più importanti per poter giungere alla diagnosi di melanoma della coroide.
Noi dello studio Rapisarda Oculisti ci occupiamo di effettuare tutti gli esami per prevenire o per curare patologie come il Melanoma. Contattaci per una visita.
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita
Fattori di rischio
Con l’avanzare dell’età dopo i 55 anni, il rischio di degenerazione maculare e il rischio di aggravamento della malattia progressivamente aumentano. Il sesso femminile sembra maggiormente intertessato, come pure la popolazione bianca rispetto alle razze pigmentate. È riconosciuta una certa familiarità della degenerazione maculare senile. Studi sono rivolti alla individuazione di geni responsabili di una predisposizione alla malattia o ad una sua particolare manifestazione.
Il fumo aumenta il rischio di degenerazione maculare. I fumatori sviluppano la malattia 5 – 10 anni prima dei non fumatori ed hanno un rischio doppio di andare incontro alla forma neovascolare. Anche l’ipertensione favorisce la forma umida di degenerazione maculare. L’eccessiva esposizione alla luce durante la vita sembra essere un fattore di rischio mentre l’uso di occhiali da sole sembra essere protettivo verso l’insorgenza della malattia. Una dieta ricca di grassi e colesterolo è associata ad un maggior rischio di degenerazione maculare. Il consumo di pesce e di acidi grassi w-3 è invece associato ad un minor rischio di malattia. L’obesità è anche considerato un fattore di rischio.
Pazienti con drusen molli e confluenti associate a iperpigmentazioni e atrofie focali dell’epitelio pigmentato hanno un elevato rischio di evoluzione neovascolare della malattia. Per chi ha una degenerazione maculare neovascolare in un occhio il rischio di neovascolarizzazione nel secondo occhio in 5 anni è di circa il 30%.
Nella degenerazione maculare, come in molte patologie correlate all’età, ha un ruolo chiave il danno progressivo prodotto dai processi ossidativi a livello cellulare. I risultati dello studio AREDS suggeriscono che l’integrazione con alte dosi di antiossidanti quali zinco, vitamina C, vitamina E e betacarotene hanno azione protettiva verso la progressione della malattia nella forma neovascolare. Non si dovrebbero però dimenticare i possibili rischi legati ad un eccessivo apporto vitaminico per alcuni individui.
Sintomatologia e diagnosi
Nelle fasi iniziali, soprattutto se solo un occhio è interessato, la malattia può non dare sintomi apprezzabili. Si può notare una riduzione della visione centrale, uno sfocamento delle parole nella lettura, un’area scura o vuota al centro del campo visivo, distorsione delle linee dritte. La distorsione delle immagini è un sintomo frequente all’insorgere della forma umida neovascolare e deve indurre ad una visita oculistica urgente. Difetti del campo visivo centrale e distorsione possono essere apprezzati con un test semplice, la griglia di Amsler. Gli esami diagnostici fondamentali comprendono la misurazione dell’acutezza visiva, un attento esame del fondo oculare in biomicroscopia e la fluorangiografia.
La fluorangiografia utilizza una sostanza fluorescente alla luce blu (fluoresceina) che impregna la membrana neovascolare e la rende evidente. Sul reperto fluorangiografico la neovascolarizzazione può apparire ben delineata e chiaramente localizzabile (neovascolarizzazione classica), oppure può apparire mal definita e solo sospettabile (neovascolarizzazione occulta). Molto spesso l’intera formazione neovascolare ha sia una componente classica che una componente occulta, e a seconda del prevalere dell’una o dell’altra potrà essere definita prevalentemente classica o minimamente classica. In caso di neovascolarizzazione occulta può essere utile eseguire un secondo esame angiografico che utilizza un colorante fluorescente all’infrarosso (verde di indocianina) in grado di dare un’immagine più definita di questo tipo di neovasi. L’angiografia con verde di indocianina può anche facilitare il riconoscimento di manifestazioni particolari del processo neovascolare nell’ambito della degenerazione maculare: la vasculopatia coroideale polipoide e la proliferazione angiomatosa retinica o RAP. Lo stesso esame angiografico eseguito con tecnica dinamica può far individuare il vaso afferente (feeder vessel) da cui origina la rete vascolare della membrana neoformata.
Le definizioni e la terminologia sopra riportate sono importanti e correntemente usate nella clinica in quanto per le varie forme di membrana neovascolare le indicazioni e le risposte terapeutiche possono essere differenti.
Trattamento
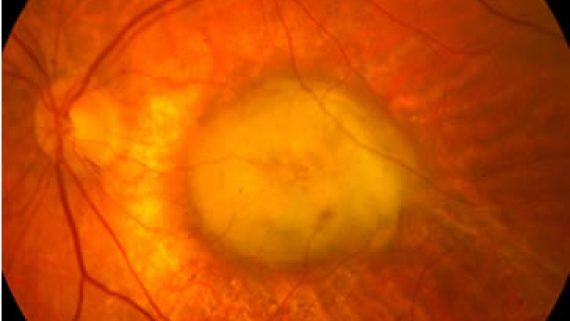
Atrofia geografica maculare. Stadio avanzato della forma secca di degenerazione maculareLa fotocoagulazione con laser termico ha attualmente indicazioni molto limitate. Viene ancora impiegata quando i vasi neoformati sotto la retina sono abbastanza lontani dal centro della macula (circa 10% dei casi). Con la fotocoagulazione i vasi anomali vengono distrutti e con essi la retina adiacente. Le recidive sono frequenti.
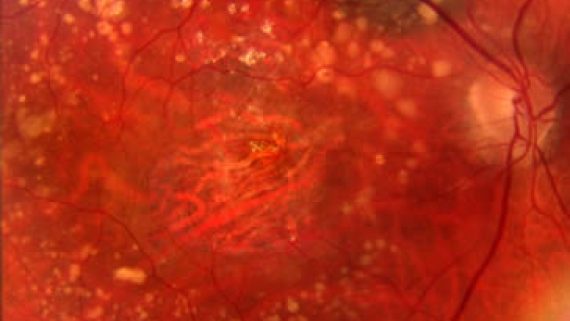
Lesione disciforme maculare. Stadio avanzato della forma umida (neovascolare) di degenerazione maculare La terapia fotodinamica è il trattamento attualmente di elezione, utilizzato quando i vasi neoformati occupano il centro della macula e hanno determinate caratteristiche (30-40% dei casi). Nella terapia fotodinamica una sostanza fotosensibile (verteporfina) iniettata in vena va ad aderire all’endotelio del vasi neoformati. La verteporfina depositata viene quindi attivata con un laser non termico, e la rezione che ne consegue porta alla chiusura per trombosi dei vasi anomali. La retina adiacente non viene danneggiata. Di regola sono necessari più trattamenti nell’arco di 1-2 anni.
L’attenzione attuale è rivolta a terapie farmacologiche mirate all’inibizione del processo di angiogenesi che sta alla base della forma umida di degenerazione maculare. Si stanno valutando diversi farmaci inibitori del VEGF che è il mediatore chiave nel processo di neoformazione dei vasi. Un’attività antiangiogenica è stata riconosciuta ad alcuni steroidi. Vi sono esperienze positive, ma ancora limitate, con l’associazione dell’iniezione intravitreale di triamcinolone con la terapia fotodinamica in forme particolari di degenerazione maculare neovascolare.
È probabile che nel prossimo futuro per il trattamento della degenerazione maculare neovascolare si utilizzeranno sempre più terapie combinate, associando farmaci antiangiogenesi alla terapia fotodinamica e adattando il trattamento al caso particolare.
L’escissione chirurgica della membrana neovascolare non sembra dare risultati soddisfacenti nella degenerazione maculare. La traslocazione della retina maculare su un’area sana adiacente è un intervento con risultati incerti e non esente da possibili gravissime complicanze. L’approccio chirurgico potrà avere uno spazio nel trattamento della degenerazione maculare neovascolare con l’affinamento delle tecniche e con una migliore definizione delle indicazioni.
Noi dello studio Rapisarda Oculisti ci occupiamo di effettuare tutti gli esami per prevenire o per curare la degenerazione maculare senile. Contattaci per una visita.
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita
La degenerazione maculare senile è una malattia, legata all’invecchiamento, che colpisce la macula, la porzione centrale della retina predisposta alla visione nitida di ciò che si guarda. È la principale causa di perdita grave della visione centrale (cecità legale) dopo i 55 anni.
Con l’invecchiamento si manifestano progressive modificazioni in un insieme di strutture tra loro adiacenti (epitelio pigmentato retinico, membrana di Bruch, coriocapillare) situate al di sotto della retina maculare. Al processo degenerativo maculare concorrono sclerosi dei vasi della coroide, accumulo di lipidi nella membrana di Bruch e alterazioni del metabolismo dell’epitelio pigmentato retinico. In queste condizioni il fisiologico passaggio di ossigeno e nutrienti dalla coroide alla retina diventa difficoltoso. Nello stesso tempo i detriti derivanti dai fotorecettori che normalmente vengono metabolizzati e eliminati dall’epitelio pigmentato retinico si accumulano a formare depositi sotto l’epitelio pigmentato stesso.
Degenerazione maculare secca (non essudativa, non neovascolare)
Compaiono lesioni caratteristiche denominate drusen, che all’esame del fondo oculare appaiono come chiazzette giallastre nell’area centrale della retina. Sono accumuli di detriti cellulari situati al di sotto della retina, tra epitelio pigmentato retinico e membrana di Bruch. Clinicamente le drusen vengono classificate come dure (più piccole e con bordi netti) e molli (di diametro maggiore di 63 micron, con bordi indistinti e tendenza a confluire).Il materiale delle drusen può riassorbirsi o calcificare e possono comparire iperpigmentazioni focali. La presenza di queste lesioni rimane spesso a lungo asintomatica. Alle drusen seguono alterazioni atrofiche dell’epitelio pigmantato retinico e della coriocapillare ad esse adiacenti, fino al costituirsi di un quadro clinico denominato atrofia geografica. L’epitelio pigmentato retinico è una struttura fondamentale per la buona funzione e la sopravvivenza dei fotorecettori retinici. Pertanto all’atrofia geografica dell’epitelio pigmentato si associa una corrispondente atrofia dei fotorecettori e quindi una perdita visiva tanto più grave quanto più estese e centrali sono le lesioni. L’atrofia geografica è responsabile del 20% dei casi di cecità legale da degenerazione maculare.
Degenerazione maculare umida (essudativa, neovascolare)
Le alterazioni sopra descritte rappresentano una situazione di rischio perché si sviluppino sotto la retina dei neovasi che sono alla base dell’evoluzione essudativa della degenerazione maculare. Una membrana neovascolare costituita da vasi neoformati e tessuto fibroso origina dalla coriocapillare, si infiltra attraverso la membrana di Bruch e si estende al di sotto dell’epitelio pigmentato o, attraversandolo, nello spazio sottoretinico. Questi vasi patologici sono causa di essudazione sierosa e di emorragie che si raccolgono sotto l’epitelio pigmentato e sotto la retina. Il processo neovascolare-essudativo interessa elettivamente l’area centromaculare, è in genere rapidamente ingravescente fino alla formazione di una cicatrice disciforme in cui i fotorecettori maculari risultano distrutti. La funzione visiva centrale ne risulta gravemente compromessa. La forma umida è responsabile dell’80% dei casi di cecità legale da degenerazione maculare.
È da tener presente che la maggior parte delle persone con degenerazione maculare hanno solo drusen e alterazioni degenerative modeste dell’epitelio pigmentato a cui corrisponde un danno visivo limitato. Una grave perdita visiva centrale si ha nei casi con neovascolarizzazione o atrofia geografica.
Degenerazione maculare umida
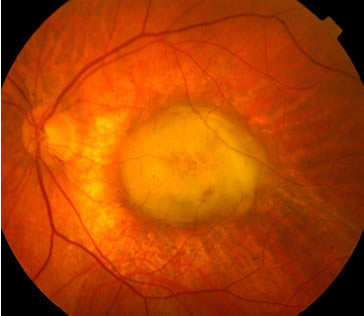
Stadio avanzato della forma umida (neovascolare) di degenerazione maculare
Fattori di rischio
Con l’avanzare dell’età dopo i 55 anni, il rischio di degenerazione maculare e il rischio di aggravamento della malattia progressivamente aumentano. Il sesso femminile sembra maggiormente intertessato, come pure la popolazione bianca rispetto alle razze pigmentate. È riconosciuta una certa familiarità della degenerazione maculare senile. Studi sono rivolti alla individuazione di geni responsabili di una predisposizione alla malattia o ad una sua particolare manifestazione.
Il fumo aumenta il rischio di degenerazione maculare. I fumatori sviluppano la malattia 5 – 10 anni prima dei non fumatori ed hanno un rischio doppio di andare incontro alla forma neovascolare. Anche l’ipertensione favorisce la forma umida di degenerazione maculare. L’eccessiva esposizione alla luce durante la vita sembra essere un fattore di rischio mentre l’uso di occhiali da sole sembra essere protettivo verso l’insorgenza della malattia. Una dieta ricca di grassi e colesterolo è associata ad un maggior rischio di degenerazione maculare. Il consumo di pesce e di acidi grassi w-3 è invece associato ad un minor rischio di malattia. L’obesità è anche considerato un fattore di rischio.
Pazienti con drusen molli e confluenti associate a iperpigmentazioni e atrofie focali dell’epitelio pigmentato hanno un elevato rischio di evoluzione neovascolare della malattia. Per chi ha una degenerazione maculare neovascolare in un occhio il rischio di neovascolarizzazione nel secondo occhio in 5 anni è di circa il 30%.
Nella degenerazione maculare, come in molte patologie correlate all’età, ha un ruolo chiave il danno progressivo prodotto dai processi ossidativi a livello cellulare. I risultati dello studio AREDS suggeriscono che l’integrazione con alte dosi di antiossidanti quali zinco, vitamina C, vitamina E e betacarotene hanno azione protettiva verso la progressione della malattia nella forma neovascolare. Non si dovrebbero però dimenticare i possibili rischi legati ad un eccessivo apporto vitaminico per alcuni individui.
Noi dello studio Rapisarda Oculisti ci occupiamo di effettuare tutti gli esami per prevenire o per curare la degenerazione maculare senile. Contattaci per una visita.
![]() Scrivici su WhatsApp per una visita
Scrivici su WhatsApp per una visita